患者入院10天死亡后才得以确诊,医院被判赔偿16万丨医法汇

作者:医法汇
转载请注明来源:医法汇
案情简介
患者胡先生(33岁)因“右侧腹股沟淋巴结肿大1周,发热3天”入住市中医医院感染疾病科,住院8天后因淋巴结肿大原因未得到明确诊断要求转院,出院诊断:发热、腹股沟淋巴结肿大待查、内伤发热病。出院次日前往市肿瘤医院就诊,于当日预约B超引导下腹股沟穿刺活检,医院给予抗炎、退热等对症治疗,入院第6天行右侧腹股沟穿刺活检,第7天血生化检查显示血糖为1.4mmol/L,第9天患者死亡,第10天病理结果回报(右侧腹股沟肿物穿刺)间变性大淋巴瘤,ALK阳性。《居民死亡医学证明(推断)书》记载:死亡原因淋巴瘤。
患者家属认为,市肿瘤医院未能明确诊断病情,且在患者死亡后才得到病理结果,致使患者未能及时得到有效的救治而死亡,向法院起诉要求市肿瘤医院承担20%的责任,赔偿20余万元。
法院审理
司法鉴定意见认为,患者发热10余天,在外院已进行了血常规、尿常规、肝肾功能等常规检查,给予了退热、抗炎等治疗,但仍存在体温升高。结合患者入院后检查的多发淋巴结肿大、腹水等情况,说明不能排除恶性肿瘤可能,医方在患者入院时已给予了预约B超下进行淋巴结活检的治疗计划,但直至第6天才进行该项检查,第10天才有病理回报明确诊断,患者入院10天后才得以明确诊断,且在明确诊断之前的治疗期间患者体温始终未得到有效缓解,故医方在此诊疗过程中存在未尽到谨慎注意义务、检查诊断不够及时的过错。另外在第7天患者血生化检查显示血糖为1.4mmol/L,已符合危急值,但病程记录中未见危急值报告及处置情况。但考虑到患者自身存在恶性淋巴瘤,从发现临床症状到死亡不足1月,可见其疾病发展之迅速、肿瘤恶性程度之高,留给临床治疗时间短暂仓促,故建议医方过错原因力大小为轻微原因。
一审法院认为,司法鉴定意见书具有客观性和权威性,且符合证据性质,可作为确认医患双方医疗纠纷过错的依据,判决医院承担15%的责任,赔偿患方16万余元。
医院不服提起上诉,二审法院判决驳回上诉,维持原判。
法律简析
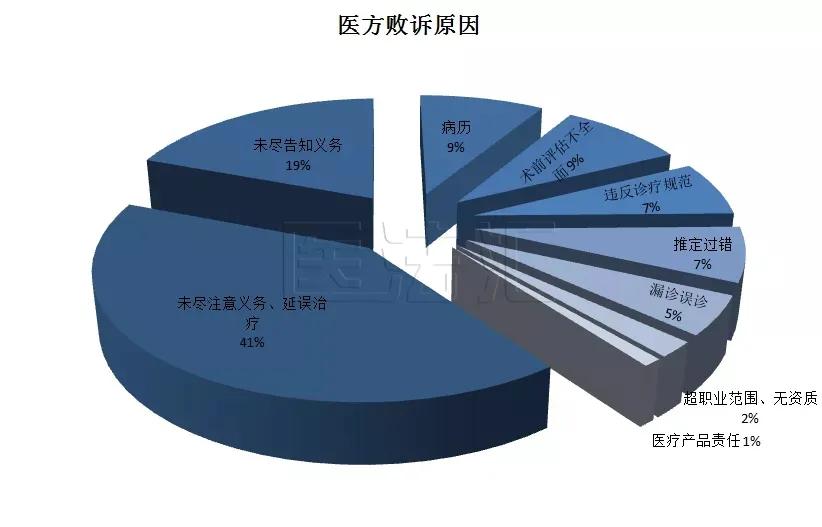
医务人员的注意义务是指医务人员在医疗活动中应具有高度的注意,对患者尽到最善良的谨慎和关心,以避免患者遭受不应有的危险或损害的责任。根据医法汇团队《2020年全国医疗损害责任纠纷案件大数据报告》显示,2020年涉及鉴定的二审案件中,医方因未尽注意义务、延误治疗而败诉的案件高达41%,是医方败诉的第一大因素。
活体组织检查简称“活检”,是指应诊断、治疗的需要,从患者体内切取、钳取或穿刺等取出病变组织,进行病理学检查的技术。按采样方式分为开放式活检(手术)、内窥镜活检(活检钳)、经皮穿刺活检(活检针);它是诊断病理学中最重要的部分,对绝大多数送检病例都能做出明确的组织病理学诊断,被作为临床的最后诊断。活检一般是取一小部分病变组织(如病变小又位于体表者常常全取病变)送病理活检,经甲醛固定、石蜡包埋、切片、HE染色,需3-7天出具诊断报告。本案中,活检结果回报时间符合常规,但是患者体温始终未得到有效缓解,患者入院即预约了穿刺活检,医方直至第6天才进行该项检查,直至患者死亡后才得出明确的诊断,从而被法院认定存在未尽到谨慎注意义务、检查诊断不够及时的过错。
本案还涉及十八项医疗质量安全核心制度之一的“危急值报告制度”,该制度是指对提示患者处于生命危急状态的检查、检验结果建立复核、报告、记录等管理机制,以保障患者安全的制度。中国医院协会自2007年制定患者安全目标时即开始要求“建立临床实验室危急值报告制”,当患者的检验结果异常,表明患者正处于有生命危险的边缘,临床医生需要及时得到检验信息,迅速给予患者有效的干预措施及治疗,尽力挽救患者生命。原卫生部2008年又对医疗机构临床检验质量管理与持续改进作出了明确规定,要求医疗机构的临床检验项目满足临床需要,并能提供24小时急诊检验服务,实施“危急值报告”制度,同时要求检验报告及时、准确、规范且需严格审核。在此规定下,许多医疗机构结合本院情况制定出了相应的危急值报告制度工作流程,以保障危急值报告制度在院内的贯彻实施,避免因此产生医疗纠纷。
危急值报告制度要求医疗机构应当制定可能危及患者生命的各项检查、检验结果危急值清单并定期调整。出现危急值时,出具检查、检验结果报告的部门报出前,应当双人核对并签字确认,夜间或紧急情况下可单人双次核对。对于需要立即重复检查、检验的项目,应当及时复检并核对。临床科室任何接收到危急值信息的人员应当准确记录、复读、确认危急值结果,并立即通知相关医师。本案中患者血生化检查显示血糖为1.4mmol/L,已符合危急值,但医方并未遵守危急值报告制度,患者住院病历中没有任何记载,从而被法院认定违反诊疗规范。
患者把最宝贵的生命交给了医院,医务人员在工作中稍一粗心大意,就有可能致人伤残,甚至危及生命。医务人员在诊疗活动中需严守医疗质量安全核心制度,重视患者病情变化,提高风险防范意识,避免医疗纠纷的发生。
(本文系医法汇原创,根据真实案例改编,为保护当事人隐私均采用化名)
